知っておきたい神経因性膀胱

防災を知りたい
『神経因性膀胱』って、災害と防災にどう関係するんですか?

防災アドバイザー
いい質問ですね。災害時に、例えば地震で脊髄を損傷したり、避難生活のストレスなどで膀胱の神経に影響が出ることがあります。そうすると、おしっこがうまく出せなくなったり、逆に漏れてしまったりする『神経因性膀胱』の状態になる可能性があるんです。

防災を知りたい
なるほど。災害で直接けがをしなくても、ストレスでなることもあるんですね。予防法はありますか?

防災アドバイザー
そうですね。直接的な予防は難しいですが、災害時のストレスを減らすために、日頃から防災グッズを準備したり、避難場所を確認しておくことが大切です。また、発災後はトイレ環境が悪化することもあるので、携帯トイレなども用意しておくと良いでしょう。
神経因性膀胱とは。
災害や防災に関係する言葉である『神経因性膀胱』について説明します。神経因性膀胱とは、おしっこをためたり出したりする働きをつかさどる神経が傷つくことで、おしっこのトラブルが起きる状態のことです。治りにくい膀胱炎や腎臓の働きが悪くなることを併発することが多くあります。神経の検査や膀胱内の圧力を測ることで診断します。せきずいや骨盤のけが、骨盤の中にある臓器の手術によって神経が傷ついたり、脳梗塞やパーキンソン病、脊髄小脳変性症など、原因となる病気はたくさんあります。そのため、原因となっている病気ごとに適切な治療が必要となります。
神経因性膀胱とは

神経因性膀胱とは、脳と膀胱の間で尿の貯留や排出をコントロールする神経の働きに問題が生じ、膀胱の機能がうまく働かなくなる状態です。健康な状態では、膀胱に尿がたまると脳に信号が送られ、私たちは尿意を感じます。そして、排尿するタイミングで脳から膀胱に指令が送られ、膀胱の筋肉が収縮し、尿道括約筋が弛緩することで尿が排出されます。しかし、神経因性膀胱では、この一連の神経伝達がうまくいかなくなるため、様々な排尿障害が現れます。
神経因性膀胱の原因は様々です。交通事故などによる脊髄損傷は、脳と膀胱をつなぐ神経経路を直接的に損傷するため、神経因性膀胱の代表的な原因の一つです。また、加齢に伴う神経系の変化や、脳卒中、多発性硬化症、パーキンソン病などの脳神経系の病気も原因となります。さらに、糖尿病も神経障害を引き起こし、神経因性膀胱につながることがあります。その他、骨盤内の手術や出産が原因となる場合もあります。
神経因性膀胱の症状は、尿がうまく出せない、尿が漏れてしまう、尿意を感じにくい、あるいは全く感じないなど、人によって様々です。尿がうまく出せない状態が続くと、膀胱内に尿が過剰にたまり、膀胱が膨れ上がってしまうことがあります。また、腎臓に尿が逆流し、腎臓に負担がかかり、腎機能の低下を招く危険性もあります。尿漏れに関しても、常に少量の尿が漏れてしまう場合や、急に大量の尿が漏れてしまう場合など、症状は多岐にわたります。これらの症状は、日常生活に大きな支障をきたし、生活の質を低下させる可能性があります。
排尿に何らかのトラブルを感じたら、すぐに医療機関を受診し、専門医の診察を受けることが重要です。適切な診断と治療によって、症状の改善や進行の抑制が期待できます。早期発見、早期治療が大切です。
症状と診断

神経因性膀胱は、神経の損傷によって引き起こされる膀胱の機能障害です。そのため、症状は多岐にわたり、損傷を受けた神経の種類や程度によって大きく異なります。
まず、尿が出にくくなる、あるいは全く出なくなることがあります。これは、膀胱の筋肉が収縮しにくくなる、または尿道括約筋が弛緩しにくくなることが原因です。反対に、頻繁に尿意を催す、我慢できないほど急に尿意が起こることもあります。これは、膀胱が過敏になり、少量の尿でも膀胱が満杯になったと脳に誤った信号を送ってしまうためです。また、尿漏れもよく見られる症状です。急に尿意を催して間に合わず漏れてしまう場合や、常に少しずつ漏れてしまう場合など、様々なパターンがあります。さらに、排尿時に痛みを感じたり、排尿後も膀胱に尿が残っているような感覚(残尿感)を訴える方もいます。
診断にあたっては、まず患者さんとの面談で、症状や過去の病気、生活習慣などを詳しく伺います。いつからどのような症状が現れたのか、頻度や程度はどのくらいか、他に何か気になる症状があるかなどを確認します。次に、尿検査や血液検査を行います。これは、膀胱炎などの感染症や他の病気が隠れていないかを確認するためです。さらに、膀胱の機能を詳しく調べるため、尿が排出される速度や膀胱内の圧力を測定する検査を行うこともあります。具体的には、一定量の尿を排尿するのにかかる時間を計測する尿流測定や、膀胱内にカテーテルを挿入して圧力を測定する膀胱内圧測定などがあります。日常生活の中で、排尿の回数や量、尿漏れの有無などを記録した排尿日誌も診断の際に役立ちます。これらの検査結果と日誌の内容を総合的に判断することで、神経因性膀胱の診断を確定し、患者さん一人ひとりに合った治療方針を決めていきます。
| 症状 | 原因 | その他 |
|---|---|---|
| 尿が出にくい、または全く出ない | 膀胱の筋肉が収縮しにくい、または尿道括約筋が弛緩しにくい | |
| 頻繁な尿意、我慢できないほどの急な尿意 | 膀胱が過敏になり、少量の尿でも満杯と脳に誤った信号を送る | |
| 尿漏れ | 急に尿意を催して間に合わず漏れる、常に少しずつ漏れる | 様々なパターンあり |
| 排尿時の痛み | ||
| 残尿感 |
| 診断方法 | 内容 | 目的 |
|---|---|---|
| 患者面談 | 症状、過去の病気、生活習慣などを詳しく聞く | 症状の把握 |
| 尿検査、血液検査 | 膀胱炎などの感染症や他の病気を確認 | |
| 尿流測定 | 一定量の尿を排尿するのにかかる時間を計測 | 膀胱の機能を詳しく調べる |
| 膀胱内圧測定 | 膀胱内にカテーテルを挿入して圧力を測定 | 膀胱の機能を詳しく調べる |
| 排尿日誌 | 排尿の回数や量、尿漏れの有無などを記録 | 診断の際に役立つ |
様々な原因

おしっこをためたり、出したりする働きは、脳や脊髄、末梢神経など、複雑な神経の連携によって制御されています。この連携が様々な原因でうまくいかなくなると、神経因性膀胱と呼ばれる状態になります。
交通事故などによる脊髄のけがは、膀胱をコントロールする神経に直接的な損傷を与え、神経因性膀胱の主な原因の一つです。脊髄は、脳からの指令を膀胱に伝えたり、膀胱の状態を脳に伝えたりする重要な役割を担っているため、脊髄が傷つくと、おしっこの貯留や排出がうまくいかなくなります。
脳卒中やパーキンソン病、多発性硬化症といった脳や脊髄の病も、神経因性膀胱を引き起こすことがあります。これらの病気は、脳や脊髄の神経細胞に影響を与え、膀胱の機能を調整する神経回路の働きを乱します。その結果、おしっこをうまくためられなかったり、出せなかったりするなどの症状が現れます。
糖尿病も神経因性膀胱の原因となります。糖尿病は、全身の細い神経に障害を起こすことがあり、膀胱の感覚や運動神経も例外ではありません。高血糖の状態が続くと、神経が傷つき、膀胱の満腹感を感じにくくなったり、膀胱の筋肉がうまく収縮できなくなったりします。
年を重ねることも、神経因性膀胱のリスクを高める要因です。加齢とともに、神経の伝達速度が遅くなったり、神経細胞の数が減ったりすることがあります。これらの変化は、膀胱の機能にも影響を及ぼし、神経因性膀胱の症状につながる可能性があります。
また、骨盤内の手術によって、膀胱周辺の神経が傷つけられることもあります。子宮や前立腺など、膀胱に近い臓器の手術では、神経を傷つけないように細心の注意が払われますが、場合によっては神経因性膀胱が生じることがあります。
このように、神経因性膀胱の原因は多岐にわたるため、適切な治療を行うためには、詳しい検査で原因を特定することが重要です。
| 原因 | メカニズム |
|---|---|
| 交通事故などによる脊髄損傷 | 膀胱をコントロールする神経への直接的な損傷 |
| 脳卒中、パーキンソン病、多発性硬化症 | 脳や脊髄の神経細胞への影響、膀胱機能調整の神経回路の乱れ |
| 糖尿病 | 高血糖による神経障害、膀胱の感覚・運動神経への影響 |
| 加齢 | 神経伝達速度の低下、神経細胞数の減少 |
| 骨盤内手術 | 膀胱周辺の神経損傷 |
治療の選択肢

神経因性膀胱の治療は、一人ひとりの症状や原因、そして体の状態に合わせて、医師が適切な方法を選びます。そのため、他の人と同じ治療法になるとは限りません。
まず、薬を使う方法では、膀胱の筋肉の緊張を和らげ、落ち着かせる薬や、尿意を抑える薬などがあります。これらの薬は、症状に合わせて使い分けたり、組み合わせて使ったりします。
次に、カテーテルという管を使って尿を出す方法があります。間欠的導尿では、決まった時間にカテーテルを尿道から挿入し、膀胱に溜まった尿を排出します。これは自分で行うこともできますし、介助者に行ってもらうこともできます。膀胱瘻造設は、お腹に小さな穴を開けてカテーテルを留置する方法です。この方法では、尿はカテーテルを通して常に体外に排出されます。
骨盤底筋体操などの運動療法も、症状の改善に役立つことがあります。骨盤底筋は、膀胱や尿道、直腸などを支える筋肉です。これらの筋肉を鍛えることで、尿失禁などの症状を和らげることができます。
日常生活では、水分を適切な量で摂ることと、排尿の習慣を改善することも大切です。水分を摂りすぎると、膀胱に負担がかかりやすくなります。また、排尿を我慢する習慣がある人は、膀胱の機能が低下しやすくなります。
どの治療法が自分に合っているかは、医師とよく相談して決める必要があります。場合によっては、複数の治療法を組み合わせることで、より効果的な治療ができることもあります。焦らず、じっくりと治療に取り組むことが大切です。
| 治療法 | 説明 | 備考 |
|---|---|---|
| 薬物療法 | 膀胱の筋肉の緊張を和らげたり、尿意を抑えたりする薬を使用 | 症状に合わせて薬を使い分けたり、組み合わせて使用 |
| 間欠的導尿 | カテーテルを尿道から挿入し、膀胱に溜まった尿を排出 | 自分で行う、または介助者に手伝ってもらう |
| 膀胱瘻造設 | お腹に小さな穴を開け、カテーテルを留置し、尿を体外に排出 | 尿は常に体外に排出される |
| 運動療法 | 骨盤底筋体操など | 尿失禁などの症状を和らげる |
| 日常生活の改善 | 適切な水分摂取量、排尿習慣の改善 | 水分過剰摂取や排尿我慢は膀胱機能低下につながる |
日常生活での注意点

神経因性膀胱は、膀胱の機能に問題が生じ、尿の貯蔵や排泄がうまくコントロールできない状態です。日常生活においていくつかの点に注意することで、症状の悪化を防ぎ、より快適に過ごすことができます。
まず、規則正しい排尿習慣を身につけることが大切です。時間を決めてトイレに行くことで、膀胱が過度に膨らむことを防ぎ、尿漏れのリスクを減らすことができます。排尿の回数は、ご自身の状態や医師の指示に合わせて調整しましょう。
次に、水分を適切な量で摂るように心がけましょう。水分を多く摂りすぎると膀胱への負担が増し、尿漏れが悪化する可能性があります。反対に、水分の摂取を控えると尿が濃縮され、細菌が繁殖しやすくなるため、尿路感染症のリスクが高まる可能性があります。医師の指示に従い、適切な量の水分を摂取するようにしましょう。
便秘も膀胱に悪影響を与えることがあります。便が腸に溜まると膀胱が圧迫され、症状が悪化することがあります。食物繊維を多く含む野菜や果物、海藻などを積極的に摂り、腸の働きを整えましょう。適度な運動も便秘解消に効果的です。
飲酒やカフェインの入った飲み物は、膀胱を刺激し、尿意を増加させるため、控えることが望ましいです。どうしても飲みたい場合は量を控えめにし、症状の変化に注意しましょう。
日常生活の中でこれらの点に注意し、ご自身の身体の状態を把握しながら、快適な生活を送れるように工夫することが大切です。気になる症状がある場合は、医師に相談しましょう。
| 項目 | 説明 |
|---|---|
| 規則正しい排尿習慣 | 時間を決めてトイレに行くことで、膀胱が過度に膨らむことを防ぎ、尿漏れのリスクを減らす。排尿回数は自身や医師の指示に合わせる。 |
| 適切な水分摂取 | 水分過多は膀胱への負担を増やし尿漏れ悪化の可能性、水分不足は尿の濃縮、細菌繁殖による尿路感染症リスク増加の可能性があるため、医師の指示に従う。 |
| 便秘対策 | 便が膀胱を圧迫し症状悪化につながるため、食物繊維の摂取や適度な運動で腸の働きを整える。 |
| 飲酒・カフェイン摂取 | 膀胱刺激・尿意増加につながるため控える。飲酒時は量を控え、症状の変化に注意する。 |
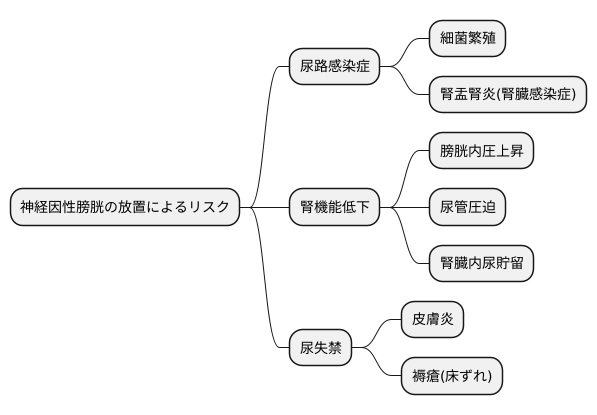
合併症への注意

神経因性膀胱は、放っておくと様々な体の不調につながる可能性があるため、注意が必要です。膀胱に尿が溜まったままになると、細菌が繁殖しやすくなり、尿路感染症を引き起こす大きな原因となります。尿路感染症は、繰り返すと腎盂腎炎といった、より深刻な腎臓の感染症に発展する恐れもあるため、早期の発見と治療が重要です。
また、常に膀胱に尿が溜まっている状態は、膀胱自身だけでなく、腎臓にも負担をかけます。膀胱内の圧力が高まることで、尿を腎臓から膀胱へ送る管が圧迫され、腎臓内にも尿が溜まり、腎臓の機能が低下する可能性があります。腎臓は、私たちの体にとって老廃物を排泄し、体内の水分量やミネラルバランスを調整する重要な臓器であるため、腎機能の低下は全身の健康状態に悪影響を及ぼします。
さらに、神経因性膀胱に伴う尿失禁も合併症を引き起こす要因となります。尿失禁によって皮膚が常に尿に触れていると、皮膚が炎症を起こしたり、褥瘡(床ずれ)といった皮膚のトラブルが生じやすくなります。特に、高齢者や寝たきりの方は、皮膚が弱くなっているため、より注意が必要です。
これらの合併症を予防するためには、神経因性膀胱の早期発見と適切な治療が何よりも重要です。症状が悪化する前に、医療機関を受診し、専門医の指示に従って治療を進めることが大切です。また、定期的な検査を受け、医師と相談しながら、症状の変化や合併症の兆候がないかを確認することも重要です。