体外式肺補助:命を繋ぐ技術

防災を知りたい
先生、「体外式肺補助」って、人工呼吸器とはどう違うんですか?

防災アドバイザー
良い質問だね。人工呼吸器は、肺の働きを助ける機械だけど、肺自体はまだ機能している場合に使うんだ。一方、「体外式肺補助」は、肺がほとんど機能しなくなってしまった時に、肺の代わりに血液から二酸化炭素を取り除き、酸素を供給する装置だよ。

防災を知りたい
つまり、人工呼吸器よりも、もっと深刻な状態の時に使うってことですか?

防災アドバイザー
その通り。人工呼吸器ではもう対応できない重症な呼吸不全の患者さんの命を救うための、最後の砦みたいなものなんだよ。
体外式肺補助とは。
災害や防災に関係する言葉として「体外式肺補助」があります。これは、肺の機能である酸素と二酸化炭素の交換を、膜型の機械を使って体の外で補助する方法です。人工呼吸器でも対処できない、急に呼吸ができなくなった状態の時に使われます。最初は酸素供給を重視していたため、「ECMO(エクモ)」と呼ばれていました。今は、ガス交換の補助だけでなく、病気の肺を休ませることが肺の回復に重要と考えられているため、「体外式肺補助ECLA(エクラー)」と呼ばれています。アメリカのミシガン大学の報告によると、エクラーを使った場合の平均生存率は、新生児で88%、子供で70%、大人で56%となっています。
呼吸不全と体外式肺補助

呼吸不全とは、肺がうまく働かず、体の中に必要な酸素を取り入れることや、体の中にできた二酸化炭素を体の外に出すことができない状態です。この状態がひどくなると、命に関わる危険な状態になるため、すぐに適切な処置をする必要があります。体外式肺補助(ECMOエクモ)は、このような重い呼吸不全の患者にとって、まさに命を救う大切な技術です。人工呼吸器を使っても良くならない場合に、エクモが肺の働きを代わりに行い、患者さんの命を守ります。
エクモは、血液を体から一度外に取り出し、膜型人工肺という特別な装置を使って、血液に酸素を加え、二酸化炭素を取り除きます。そして、きれいになった血液を再び体の中に戻します。このようにして、肺が行うガス交換の働きを助けます。この血液を体外で循環させることで、患者さんの肺を休ませ、回復する時間を稼ぐことができます。
エクモは、重症肺炎、急性呼吸窮迫症候群(ARDS)、心肺停止後の蘇生など、様々な原因で起こる重症呼吸不全の患者に用いられます。ただし、エクモの使用には、出血や感染症などの合併症のリスクも伴います。そのため、エクモを使用するかどうかは、患者さんの状態や合併症のリスクなどを考慮して、慎重に判断する必要があります。
エクモは高度な医療技術であり、専門的な知識と技術を持った医療チームによる管理が必要です。エクモを使用することで、本来助からない命を救うことができる一方、適切な管理ができないと、かえって患者さんの状態を悪化させる可能性もあります。そのため、エクモを使用する医療機関は、エクモの管理に必要な設備や人員を整備し、適切な治療を提供できる体制を確保することが重要です。
| 項目 | 説明 |
|---|---|
| 呼吸不全 | 肺がうまく働かず、酸素の摂取と二酸化炭素の排出ができない状態。重症化すると命に関わる。 |
| 体外式肺補助(ECMO/エクモ) | 重い呼吸不全の際に、肺の働きを代替し、血液に酸素を加え二酸化炭素を除去する装置。 |
| エクモの機能 | 血液を体外に取り出し、膜型人工肺でガス交換を行い、きれいになった血液を体内に戻す。肺を休ませ回復を促す。 |
| エクモの適用 | 重症肺炎、ARDS、心肺停止後の蘇生などによる重症呼吸不全。 |
| エクモのリスク | 出血、感染症などの合併症。 |
| エクモの使用決定 | 患者状態、合併症リスクを考慮し慎重に判断。 |
| エクモの運用 | 高度な医療技術、専門知識と技術、適切な設備と人員が必要。 |
体外式肺補助の仕組み

体外式肺補助(人工心肺とも呼ばれます)は、肺が十分な働きをできない時に、肺の代わりとなる治療法です。この装置は、血液から二酸化炭素を取り除き、酸素を加えることで、自力で呼吸ができない患者さんの命を繋ぐ役割を担います。
体外式肺補助は、心臓外科手術や、重症の肺炎、呼吸不全などで肺が機能しなくなった場合などに使われます。
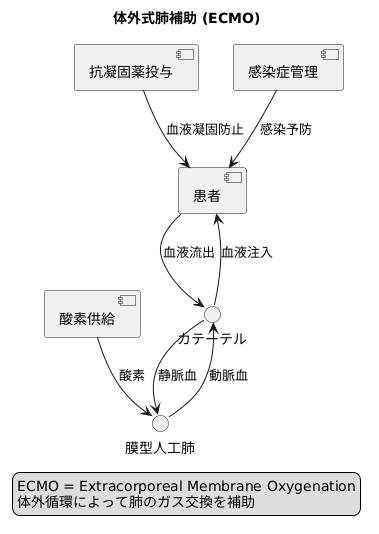
治療開始時には、まず太ももの付け根などの大きな血管に、直径数ミリメートル程度の管(カテーテル)を挿入します。このカテーテルを通して、患者さんの血液が体外に取り出されます。この血液は人工心肺という装置に送られ、ここでガス交換が行われます。
人工心肺の中核となるのは、膜型人工肺です。この人工肺は、ガス透過性の高い非常に薄い膜でできています。この膜の一方には静脈から送られてきた血液が、もう一方には酸素が流れます。血液と酸素は直接触れ合うことはありませんが、膜を介してガス交換が行われます。酸素は血液中に取り込まれ、同時に血液中の二酸化炭素は膜を通して外に排出されます。
ガス交換を終えた血液は、再びカテーテルを通して患者さんの体内に戻されます。この、血液を体外に取り出し、人工肺でガス交換を行い、再び体内に戻す一連の流れを体外循環と呼びます。体外循環によって、肺が行っているガス交換の役割を人工的に再現し、患者さんの呼吸機能を補助します。
体外循環中は、血液が体外を循環するため、血液が固まりやすくなります。これを防ぐため、血液が固まるのを防ぐ薬(抗凝固薬)を投与するなど、細心の注意が必要です。また、感染症を防ぐための管理も重要です。体外式肺補助は高度な技術と専門知識を必要とする治療法であり、専門の医療チームによる管理が必要です。
体外式肺補助の対象

体外式肺補助(人工心肺のように肺の働きを助ける装置)は、すべての呼吸がうまくいかない患者さんに使えるわけではありません。おもに、人工呼吸器を使っても良くならない、重い急性呼吸不全の患者さんが対象となります。急性呼吸不全とは、肺がうまく酸素を取り込めず、体に酸素が行き渡らなくなる状態です。
では、具体的にどのような病状で体外式肺補助が使われるのでしょうか。例えば、重い肺炎で肺の機能が著しく低下している場合が挙げられます。肺炎は、細菌やウイルスなどの病原体が肺に感染して炎症を起こす病気で、重症化すると呼吸不全に陥ることがあります。また、急性呼吸窮迫症候群(ARDS)も体外式肺補助の対象となる病気の一つです。ARDSは、肺の毛細血管に障害が生じ、肺胞(酸素と二酸化炭素の交換を行う場所)に水が溜まることで、急激に呼吸不全が進行する病気です。さらに、肺の移植手術までの繋ぎとして、体外式肺補助が用いられることもあります。肺の移植手術を受けるまでの間、体外式肺補助によって肺の機能を維持することで、患者さんの容体を安定させることができます。
体外式肺補助は、肺の働きが著しく落ちていても、血液中の酸素と二酸化炭素の交換を維持することで、患者さんの命を救う可能性を高めます。しかし、体外式肺補助自体にも出血や感染症などの危険が伴います。そのため、患者さんの状態や合併症などをよく考えて、慎重に使えるかどうかを判断する必要があります。医師は、患者さんの年齢や持病、病気の重さ、他の治療の効果などを総合的に評価し、体外式肺補助を行うかどうかを決定します。
| 体外式肺補助(ECMO)の適応 | 詳細 |
|---|---|
| 重い急性呼吸不全 | 人工呼吸器を使っても改善しない、肺が酸素を取り込めない状態 |
| 重い肺炎 | 細菌やウイルス感染による肺の炎症で、重症化し呼吸不全に陥った場合 |
| 急性呼吸窮迫症候群(ARDS) | 肺の毛細血管障害で肺胞に水が溜まり、急激に呼吸不全が進行する病気 |
| 肺移植手術までの繋ぎ | 移植手術までの間、肺の機能を維持し、患者の容体を安定させる |
体外式肺補助の効果と限界

体外式肺補助(人工心肺の一種)は、肺が正常に機能しなくなった重症呼吸不全の患者さんの命を繋ぐ、重要な治療法です。この装置は、血液を体外に取り出し、酸素を加え、二酸化炭素を取り除いた後、再び体内に戻すことで、肺の働きを代行します。
過去の研究では、この治療を受けた新生児の生存率は88%、小児では70%、そして成人では56%と報告されています。新生児の生存率が高いのは、肺以外の臓器が比較的健康な場合が多いためと考えられています。一方で、成人の生存率が低いのは、呼吸不全に加えて他の臓器の機能不全を合併しているケースが多いためです。
体外式肺補助はあくまでも生命維持のための補助的な治療であり、呼吸不全の原因となっている病気を治すものではありません。肺炎や肺水腫など、肺の機能が回復するまでの時間を稼ぐための橋渡し的な役割を果たします。
しかし、体外式肺補助には合併症のリスクも伴います。血液を体外循環させるため、出血や感染症、血栓(血液の塊)による塞栓症(血管が詰まること)などの危険性があります。また、この治療には高度な技術と専門知識が必要であり、実施できる医療機関は限られています。さらに、装置の操作や管理には多くの医療スタッフが必要となるため、医療資源の投入も大きくなります。
そのため、体外式肺補助を始めるかどうかは、患者さんの状態や合併症のリスク、医療資源などを総合的に判断して慎重に決める必要があります。患者さんとその家族には、治療の効果やリスク、限界について十分に説明し、理解と同意を得ることが不可欠です。
| 項目 | 内容 |
|---|---|
| 定義 | 重症呼吸不全の患者に対し、血液を体外循環させ酸素供給・二酸化炭素除去を行う、人工心肺の一種 |
| 生存率 | 新生児 88%、小児 70%、成人 56% ※肺以外の臓器の健康状態や合併症の有無が影響 |
| 役割 | 生命維持のための補助的治療。呼吸不全の原因疾患を治すものではなく、肺機能回復までの時間を稼ぐ。 |
| 合併症リスク | 出血、感染症、血栓による塞栓症 |
| 実施体制 | 高度な技術と専門知識が必要。実施可能な医療機関は限定的。多くの医療スタッフと医療資源を要する。 |
| 実施判断 | 患者状態、合併症リスク、医療資源を総合的に判断。患者・家族への説明と同意が不可欠。 |
今後の展望

体外式肺補助(イーシーエルエー)は、近年目覚ましい発展を遂げ、より安全で効果的な治療法として確立されつつあります。機器の小型化、持ち運びできる機器の開発により、これまで治療が難しかった患者さんにも適用できる可能性が広がっています。また、合併症を起こす危険性を少なくするための研究も盛んに行われています。
こうした技術革新は留まることなく、今後ますます発展していくと考えられます。より多くの重症呼吸不全の患者さんの命を救うことが期待されています。具体的には、人工知能を用いた最適なイーシーエルエー管理方法の開発や、新しい人工肺の開発など、様々な研究が進められています。人工肺は、血液中の二酸化炭素を取り除き、酸素を加える役割を果たす装置の中心部分です。現在主流となっている膜型人工肺に変わる、新しい素材や構造を持つ人工肺の開発が期待されています。
これらの研究成果が実際に医療現場で使われるようになれば、イーシーエルエーの安全性と有効性はさらに高まり、より多くの患者さんの命を救うことができるようになるでしょう。また、装置の小型化、簡素化が進めば、災害現場など、医療設備が整っていない場所での使用も現実的になるかもしれません。これにより、これまで治療が難しかった状況でも、迅速かつ適切な呼吸管理を行うことができるようになり、救命率の向上に大きく貢献することが期待されます。さらに、イーシーエルエーを使用できる医療機関が増えることで、より多くの患者さんが必要な時に適切な治療を受けることができるようになり、地域医療の格差是正にも貢献できる可能性を秘めています。
| 項目 | 内容 |
|---|---|
| 現状 | 小型化・可搬化が進み、適用範囲拡大。合併症リスク低減の研究も進展 |
| 将来展望 | AIによる最適管理、新規人工肺開発など |
| 新規人工肺 | 膜型人工肺に代わる新素材・構造の開発 |
| 効果 | 安全性・有効性向上、救命率向上 |
| 応用 | 災害現場等医療設備が整っていない場所での使用 |
| その他 | 医療機関増加による地域医療格差是正 |
