低酸素性肺血管攣縮:命を守る反応と危険性

防災を知りたい
『低酸素性肺血管攣縮』って、難しくてよくわからないんですけど、簡単に説明してもらえますか?

防災アドバイザー
簡単に言うと、肺の中の酸素が少ない場所があると、そこへ行く血管をキュッと縮めて、酸素が十分ある場所に血液をたくさん送ろうとする体の働きだよ。

防災を知りたい
なるほど。でも、それって良いことですよね?どうして災害と関係があるんですか?

防災アドバイザー
通常は良い働きなんだけど、この反応が強すぎると、肺の血管が縮まりすぎて血圧が上がってしまうんだ。例えば、がれきの中で酸素が薄い空気を吸い続けると、この反応が過剰に起こり、体に負担がかかってしまう。だから災害と関係があるんだよ。
低酸素性肺血管攣縮とは。
『低酸素性肺血管攣縮』という言葉について説明します。これは、災害や防災に関係する言葉です。肺の中の小さな袋(肺胞)にある酸素の圧力(肺胞気酸素分圧)が下がると、その肺胞の近くにある細い動脈の筋肉が縮む現象のことを指します。
これは、酸素と二酸化炭素の交換があまりうまくいっていない肺胞への血の流れを少なくすることで、肺の中での血液の無駄な流れを減らし、血液中の酸素不足を悪化させないようにするための体の自然な反応です。
このような反応は色々な状況で起こると考えられますが、もしこの現象が肺の中の広い範囲の血管で起こってしまうと、肺の血管の抵抗が上がって肺高血圧症を引き起こし、右心不全の原因となることがあります。急性呼吸窮迫症候群や慢性閉塞性肺疾患で起こる肺高血圧症の原因の一つと考えられています。
酸素不足と血管の反応

私たちは息をすることで、体の中に酸素を取り込んでいます。肺には小さな袋のような肺胞と呼ばれる組織がたくさんあり、そこで空気中の酸素が血液の中に移っていきます。この酸素の移動がスムーズに行われなくなると、血液中の酸素が不足した状態、つまり低酸素状態になります。これは、肺胞の中にある酸素の圧力、専門的には酸素分圧(PaO2)と呼ばれるものが低くなると起こります。
酸素が不足すると、私たちの体は驚くべき反応を示します。肺胞のすぐ近くにある細い動脈は、血管平滑筋という筋肉でできています。この筋肉が、酸素不足を感知するとキュッと縮んでしまうのです。この現象は、低酸素性肺血管攣縮と呼ばれています。酸素が足りない肺胞への血流を制限することで、他の酸素が豊富な肺胞へ血液を優先的に送る仕組みです。これはまるで、工場の生産ラインで不良品が見つかったときに、そのラインへの材料の供給を止めて、正常に稼働している他のラインの生産を維持するようなものです。
低酸素性肺血管攣縮は、血液全体の酸素の濃度を保つための体の賢い防御反応です。この反応のおかげで、血液中の酸素不足、つまり低酸素血症がひどくならないように守られています。もし、この反応がなければ、酸素が不足している肺胞に血液が流れ込み続け、血液全体の酸素濃度が下がり、体に深刻な影響を及ぼす可能性があります。つまり、低酸素性肺血管攣縮は、酸素不足という危機的状況から体を守るための、重要な役割を担っているのです。

ガス交換の効率と血流調整

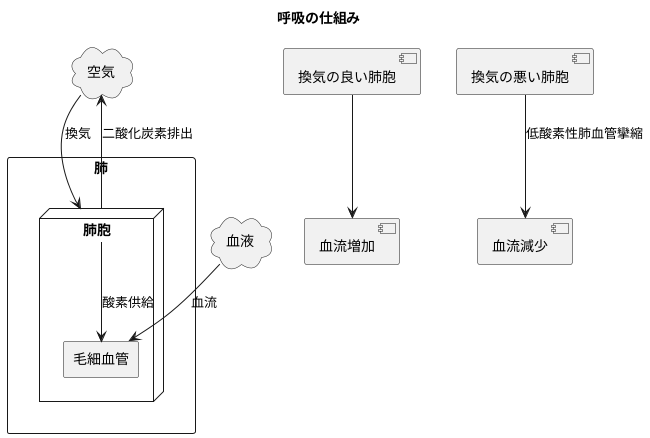
わたしたちが生きていく上で欠かせない呼吸は、肺で行われるガス交換によって成り立っています。肺は、体の中に酸素を取り込み、不要になった二酸化炭素を排出するという重要な役割を担っています。このガス交換の効率を高める仕組みとして、換気と血流のバランス調整が挙げられます。
換気とは、肺の中に新鮮な空気を取り込むことで、肺胞と呼ばれる小さな袋で行われます。血流とは、心臓から送り出された血液が肺胞を流れることです。肺胞では、毛細血管と呼ばれる細い血管が網の目のように広がっており、そこで血液と空気の間でガス交換が行われます。新鮮な空気から酸素が血液中に取り込まれ、血液中の二酸化炭素が空気中に排出されるのです。
このガス交換を効率よく行うためには、換気と血流のバランスが重要です。もし、肺の特定の場所に十分な空気が届かない、つまり換気が悪い場合、その部分にたくさんの血液を送ってもガス交換はあまり行われません。逆に、換気が良い場所に十分な血液が流れなければ、せっかくの新鮮な空気が無駄になってしまいます。
そこで、低酸素性肺血管攣縮という体の仕組みが働きます。これは、酸素が少ない、つまり換気の悪い肺胞を感知すると、その部分へ流れる血液を少なくする反応です。逆に、換気が良い肺胞にはより多くの血液を送り込みます。このように、血流を調整することで、換気の良い部分で集中的にガス交換を行うことができ、体全体への酸素供給を維持するのです。これは、限られた資源である血液を効率的に使ってガス交換を行うための、体の優れた仕組みと言えるでしょう。
体の防衛反応と危険な側面

私たちの体は、様々な危機から身を守るために、驚くべき機能を備えています。その一つが、低酸素状態になった際に起こる肺血管の収縮です。これは、「低酸素性肺血管攣縮」と呼ばれる反応で、酸素が不足している血液が肺全体に広がるのを防ぎ、酸素が十分にある部分に血液を集中させることで、体への酸素供給を維持しようとする命を守るための仕組みです。
例えるなら、工場の製造ラインの一部が故障したと想像してみてください。この時、他のラインも稼働し続けると、工場全体への電力供給が不安定になり、最悪の場合は工場全体が停止してしまうかもしれません。そこで、故障したラインへの電力供給を遮断し、正常に稼働しているラインに電力を集中させることで、工場全体の機能を維持するのです。低酸素性肺血管攣縮もこれと同じように、酸素の少ない血液が流れる範囲を制限することで、体への酸素供給を確保しようとするのです。
しかし、この防衛反応にも危険な側面があります。工場の例で言えば、一部のラインを停止したことで、他のラインに過剰な負担がかかり、最終的に工場全体が停止してしまう可能性があるのと同様、低酸素性肺血管攣縮が過剰に起こると、肺の血管の抵抗が高まり、肺動脈の血圧が異常に上昇してしまう「肺高血圧症」を引き起こす危険性があるのです。肺高血圧症は、心臓に大きな負担をかけ、やがて右心不全という深刻な状態につながる可能性があります。
つまり、低酸素性肺血管攣縮は、本来は体を守るための反応ですが、その反応が過剰になることで、かえって体に悪影響を及ぼす可能性がある、諸刃の剣のような性質を持っていると言えるでしょう。適切な酸素供給や、過剰な反応を抑えるための治療など、バランスを保つための対策が重要です。
肺の病気との関連

呼吸器系の病気の中には、肺の血管が縮まる現象(低酸素性肺血管攣縮)と深く関わるものがあります。これは、血液中の酸素濃度が下がると、肺の細い血管が反射的に収縮してしまう現象です。この反応は、本来、肺の機能を維持するための重要な仕組みです。酸素が少ない部分への血流を制限することで、酸素が豊富な部分へ血液を集中させ、体全体の酸素供給を最適化しようとするのです。しかし、特定の病気においては、この仕組みが逆効果をもたらすことがあります。
例えば、急性呼吸窮迫症候群(ARDS)や慢性閉塞性肺疾患(COPD)といった病気では、肺胞と呼ばれるガス交換を行う組織に炎症や損傷が生じます。これにより、血液に十分な酸素を取り込むことができなくなり、低酸素状態に陥りやすくなります。このような状態では、低酸素性肺血管攣縮が頻繁に起こり、肺の血管が過剰に収縮してしまいます。その結果、肺動脈の血圧が上昇し、肺高血圧症と呼ばれる状態になるリスクが高まります。肺高血圧症は、心臓に負担をかけるだけでなく、呼吸困難などの症状を悪化させる可能性があります。
特に、COPDは、喫煙などの環境要因によって引き起こされる進行性の病気であり、気道の閉塞や肺胞の破壊が特徴です。ARDSは、肺炎や外傷など様々な原因によって引き起こされる重篤な病気であり、肺に急激な炎症が生じます。どちらの病気も、低酸素状態になりやすく、低酸素性肺血管攣縮のリスクが高いという共通点があります。
これらの病気の患者さんにおいては、低酸素性肺血管攣縮と肺高血圧症の発症を予防するために、適切な治療と管理を行うことが非常に重要です。酸素吸入療法や薬物療法などを通して、肺の炎症を抑え、酸素供給を改善することで、肺血管の過剰な収縮を防ぎ、心臓への負担を軽減することができます。また、定期的な検査によって、肺高血圧症の早期発見と適切な治療につなげることも重要です。

治療と管理の重要性

酸素が不足した状態のことを低酸素といいます。この低酸素状態になると、肺の血管が縮んでしまう現象を低酸素性肺血管攣縮といいます。低酸素性肺血管攣縮自体は病気というわけではありませんが、放置すると深刻な病気を引き起こす可能性があるため注意が必要です。
肺は、体中に酸素を送る大切な臓器です。低酸素になると、肺は酸素を取り込もうと血管を縮めて、血液を酸素の多い場所に集めようとします。これは一時的な反応としては正常な働きですが、この状態が続くと肺の血管の圧力が高くなり、肺高血圧症になる危険性があります。肺高血圧症とは、肺の動脈に高い圧力がかかり続ける病気で、息苦しさや動悸、疲れやすさなどの症状が現れます。さらに進行すると、心臓に負担がかかり、右心不全などの合併症を引き起こす可能性もある怖い病気です。
特に、急性呼吸窮迫症候群(ARDS)や慢性閉塞性肺疾患(COPD)などの肺の病気を抱えている人は、低酸素性肺血管攣縮から肺高血圧症へと進行する危険性が高いと言われています。ARDSは、肺に重度の炎症が起こり、急激に呼吸困難に陥る病気です。COPDは、タバコの煙などが原因で気管支が狭くなり、息苦しさや咳などの症状が慢性的に続く病気です。これらの病気を持つ人は、普段から肺の機能が低下しているため、低酸素状態に陥りやすく、肺高血圧症のリスクも高くなります。
低酸素性肺血管攣縮による肺高血圧症を防ぐためには、適切な治療と管理が重要です。酸素を吸入する酸素吸入療法や、血管を広げる薬物療法など、症状や状態に合わせた治療を行います。また、定期的に肺機能検査や心臓超音波検査などを行い、医師と相談しながら病状の管理をすることが大切です。早期発見、早期治療によって、肺高血圧症の進行を抑え、右心不全などの合併症を防ぐことができるのです。
