再膨張性肺水腫:胸腔ドレナージの落とし穴

防災を知りたい
先生、『再膨張性肺水腫』って、胸に管を入れたときになる肺の水みたいなものですよね?でも、どうして肺がしぼんでいるときに管を入れると、肺に水がたまるんですか?

防災アドバイザー
そうだね、肺がしぼんでいる時に胸に管を入れて急に膨らませると起きる肺の水たまりみたいなものだね。肺がしぼんでいる時間が長いと、肺の血管が弱くなってしまうんだ。そこに急に空気が入ってくると、血管から水分が漏れ出して肺胞に水がたまってしまうんだよ。

防災を知りたい
なるほど、血管が弱くなって水が漏れるんですね。でも、肺がしぼんでいるときは空気が入らないから、血管は弱くならないんじゃないんですか?

防災アドバイザー
いい質問だね。肺がしぼんでいるときも、少しは血液が流れているんだ。でも、肺が膨らんでいないから、血管は圧迫されて血流が悪くなっている。この状態が続くと、血管が傷つきやすくなって、弱くなってしまうんだよ。だから、管を入れて急に膨らませると、弱くなった血管から水分が漏れ出てしまうんだ。
再膨張性肺水腫とは。
肺が縮んだ状態から急に膨らむことで起こる『再膨張性肺水腫』という、災害時にも関係する症状について説明します。胸に水が溜まったり、空気が入ったり、血が溜まったりした際に、管を入れて胸の中の圧力を下げる処置を行うことがあります。この処置の後、縮んでいた肺が一気に膨らむことで、肺への血流が急に戻り、血管の壁を通る液体の量が増えて、肺に水が溜まる状態になることがあります。これが再膨張性肺水腫です。肺が縮んでいた時間が長く、縮んでいた範囲が広いほど、この症状は起こりやすくなります。肺の細い血管から肺胞へ血液の成分が漏れ出て、泡立った血の混じった痰が多く出て、ゼーゼーという呼吸音が聞こえます。肺水腫がひどい場合は、息苦しさや血液中の酸素濃度が低下する状態に陥り、また、血液の液体成分が漏れることで、血液の量が減ってショック状態になり、死に至ることもあります。人工呼吸器を使って適切な呼吸管理を行う必要があり、片方の肺だけに肺水腫が見られる場合は、左右の肺を分けて換気することを考えます。
はじめに

胸腔の中に水や空気、血液などが溜まってしまうと、肺が圧迫されて呼吸がしづらくなります。このような状態を改善するために、胸腔ドレナージという処置が行われます。これは、管を胸腔内に挿入して、溜まった異物を体外に排出する処置です。胸腔ドレナージは重要な処置ですが、再膨張性肺水腫という合併症が起こる可能性があることを知っておく必要があります。
再膨張性肺水腫は、ドレナージによって圧迫されていた肺が急に膨らむことで起こる肺のむくみです。肺が縮んだ状態から急に元の大きさに戻ろうとすると、肺の中の血管に負担がかかり、水分が血管から漏れ出して肺胞という空気の出入りをする場所に溜まってしまいます。これが肺水腫です。この水分によってガス交換、つまり酸素を取り込み二酸化炭素を排出する働きが阻害され、呼吸困難などの症状が現れます。
再膨張性肺水腫は、ドレナージの処置中に起こることもあれば、処置後数時間経ってから起こることもあります。症状としては、息苦しさや咳、痰などが挙げられます。重症化すると、呼吸不全に陥り、生命に関わる危険な状態になる可能性もあります。
再膨張性肺水腫を防ぐためには、ドレナージの速度をゆっくりにすることが重要です。一度にたくさんの水や空気、血液などを排出してしまうと、肺が急に膨張してしまい、肺水腫のリスクが高まります。また、ドレナージ中は患者の状態を注意深く観察し、少しでも異変があればすぐに医師に報告することが大切です。ドレナージを行う前に、レントゲン写真などで肺の状態をきちんと確認することも、再膨張性肺水腫の予防に繋がります。
もし再膨張性肺水腫が起こってしまった場合は、酸素吸入などの処置を行います。症状が重い場合は、人工呼吸器が必要になることもあります。早期発見と適切な処置が、再膨張性肺水腫の重症化を防ぐ鍵となります。
発生の仕組み

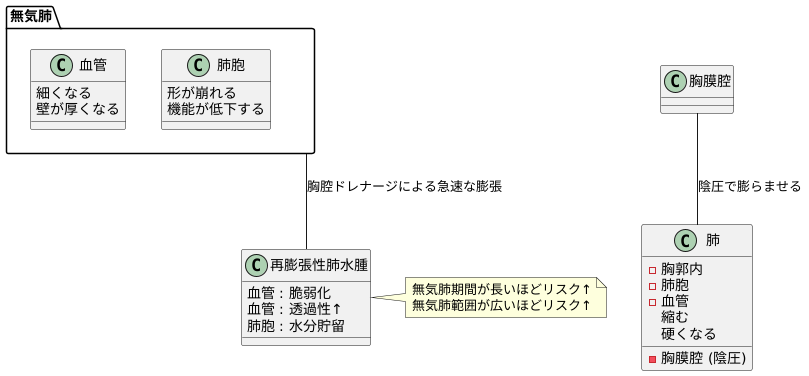
肺は、私たちの呼吸を司る大切な器官です。通常、肺は胸郭と呼ばれる骨の籠の中にあり、常に膨らんだ状態を保っています。これは、胸郭内と肺の間にある胸膜腔と呼ばれる空間にわずかな陰圧がかかっており、肺を膨らませる力となっているためです。しかし、何らかの原因で胸膜腔に水が溜まったり(胸水)、空気が入ったり(気胸)すると、この陰圧が失われ、肺は圧迫されて縮んでしまいます。
この縮んだ状態を無気肺と言います。無気肺の状態が長く続くと、肺の中の血管や組織にも変化が現れます。具体的には、肺の血管は細くなり、壁が厚くなります。また、肺胞と呼ばれるガス交換を行う小さな袋も、その形が崩れたり、機能が低下したりします。まるで、しぼんだ風船のように、肺全体が縮こまって硬くなってしまうのです。
このような状態で、胸腔ドレナージという治療法を用いて胸膜腔に溜まった水や空気を抜き、急速に肺を膨らませようとすると、問題が生じることがあります。縮んで硬くなった肺の血管は、もろく、そして permeability(透過性)が高くなっています。そのため、肺が膨らむ際の圧力変化に耐えられず、血管から水分が漏れ出し、肺胞の中に溜まってしまうのです。これが、再膨張性肺水腫と呼ばれる病態です。
再膨張性肺水腫は、肺が縮んでいた期間が長ければ長いほど、また、縮んでいた範囲が広ければ広いほど、発生する危険性が高くなります。まるで、乾ききったスポンジに急に水をかけると、水を吸い込みすぎてしまうように、長い間縮んでいた肺は、急激な膨張による負担に耐えきれず、水分で溢れてしまうのです。そのため、無気肺の状態を早期に発見し、適切な治療を行うことが非常に重要です。
主な症状

再膨張性肺水腫の主な症状は、多量の泡状の血痰、喘鳴を伴う呼吸困難、そして血液中の酸素不足です。肺がしぼんだ状態から急に膨らむことで、肺の血管から水分が肺胞という空気の入る袋に漏れ出てしまうことが原因と考えられています。
まず、この水分が肺胞内に溜まることで、酸素と二酸化炭素の交換がうまくいかなくなり、血液中の酸素が不足します。これが低酸素血症と呼ばれる状態です。息苦しさや動悸、唇や指先の青紫といった症状が現れます。
次に、漏れ出た水分は肺胞内で泡立ち、多量の泡状の血痰となって咳とともに出てきます。これは、肺胞内の水分に血液が混じることでピンク色や赤色を帯びた痰となるためです。
さらに、肺胞に水分が溜まることで気道が狭くなり、呼吸をするたびにゼーゼー、ヒューヒューという喘鳴が生じます。同時に息苦しさも増し、呼吸が速くなったり、胸が締め付けられるような感覚を覚えることもあります。
これらの症状は、胸水除去後や気胸の治療後など、肺が再び膨らんだ後、数時間以内に出現することが多く、急速に悪化する可能性もあるため、迅速な対応が必要です。特に、多量の血痰や激しい呼吸困難、意識障害が現れた場合は、一刻も早く医療機関を受診することが重要です。
| 症状 | 原因 | 詳細 |
|---|---|---|
| 多量の泡状の血痰 | 肺胞への水分漏出と血液混入 | 肺胞に漏出した水分に血液が混じることでピンク色や赤色を帯びた痰となる。 |
| 喘鳴を伴う呼吸困難 | 気道狭窄 | 肺胞に水分が溜まることで気道が狭くなり、ゼーゼー、ヒューヒューという喘鳴が生じる。 |
| 血液中の酸素不足(低酸素血症) | 酸素と二酸化炭素の交換阻害 | 肺胞内に水分が溜まることでガス交換がうまくいかなくなり、血液中の酸素が不足する。息苦しさ、動悸、チアノーゼなどの症状が現れる。 |
重症化のリスク

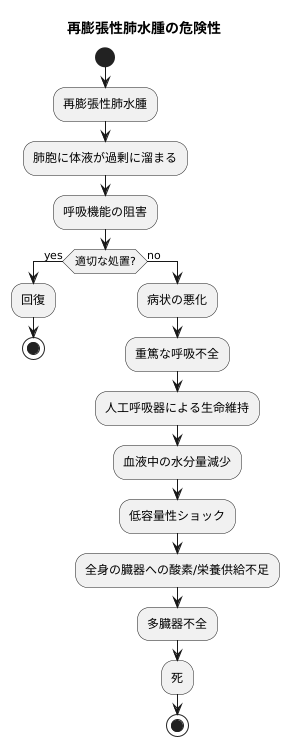
再膨張性肺水腫は、適切な処置を怠ると深刻な事態に陥り、命を落とす危険性も孕んでいます。この病気は、肺胞と呼ばれる肺の小さな袋に体液が過剰に溜まることで呼吸機能を阻害するものです。適切な処置を行わなければ、病状は急速に悪化し、重篤な呼吸不全に至る可能性があります。呼吸不全の状態では、自力で十分な酸素を取り込むことができなくなるため、人工呼吸器の助けを借りなければ生命維持が難しくなります。
また、この病気は肺だけでなく、全身の循環にも悪影響を及ぼします。肺水腫は、血管から水分が漏れ出すことで引き起こされます。このため、血液中の水分量が減少し、血液の循環が悪くなる低容量性ショックという状態に陥る危険性があります。低容量性ショックは、全身の臓器に十分な酸素や栄養を届けられなくなるため、生命に関わる重大な合併症を引き起こす可能性があります。
さらに、病状が悪化すると、複数の臓器が機能不全に陥る多臓器不全に至るケースもあります。多臓器不全は、回復の見込みが低い深刻な状態であり、命に関わる危険性が非常に高くなります。このように、再膨張性肺水腫は放置すると重篤な合併症を引き起こし、最悪の場合死に至る可能性もあるため、早期発見と迅速な治療開始が非常に重要です。早期に発見し、適切な処置を行うことで、重症化を防ぎ、救命できる可能性が高まります。そのため、少しでも症状が現れたら、速やかに医療機関を受診することが重要です。
治療と予防

胸水が溜まり肺が縮んでいる状態から、水を抜く処置を行うと、まれに再膨張性肺水腫という病気を引き起こすことがあります。これは、縮んでいた肺が急に膨らむことで、肺に水が溜まってしまう病気です。この病気の治療と予防について説明します。
再膨張性肺水腫の治療では、患者さんの症状に合わせて様々な方法がとられます。まず、酸素を投与して、肺に十分な酸素を届けます。呼吸が苦しい場合は、人工呼吸器を使って呼吸を補助します。また、点滴によって体内の水分量や電解質のバランスを調整します。
特に症状が重い場合は、左右の肺を別々に換気する特殊な人工呼吸器を使うこともあります。これは、片方の肺への負担を軽くすることで、肺水腫の悪化を防ぐためです。
再膨張性肺水腫を予防するためには、胸水を抜く処置を慎重に行う必要があります。胸水を抜く速度をゆっくりにすること、一度に抜く水の量を制限すること、そして処置中、肺がどのように膨らんでいるかを注意深く観察することが大切です。
特に、肺が大きく縮んでいる場合は、再膨張性肺水腫のリスクが高いため、より慎重な処置が必要です。医師は、患者さんの状態をしっかりと見極めながら、適切な治療と予防を行います。
| 項目 | 内容 |
|---|---|
| 病気 | 再膨張性肺水腫 |
| 原因 | 縮んでいた肺が急に膨らむことで、肺に水が溜まる |
| 治療 |
|
| 予防 |
|
| リスクの高い人 | 肺が大きく縮んでいる人 |
まとめ

胸に水が溜まる病気を胸水と言いますが、この水を体外に排出する治療法を胸腔ドレナージと言います。胸腔ドレナージは、呼吸困難などの症状を和らげる効果的な治療法ですが、まれに再膨張性肺水腫という重篤な合併症を引き起こすことがあります。再膨張性肺水腫とは、肺が縮んでいた状態から急に膨らむことで、肺に水分が溜まり、呼吸困難が悪化してしまう病気です。
この合併症は、ドレナージで胸水を一気に排出したり、ドレナージチューブが詰まって陰圧が強くかかりすぎたりすることで発生します。特に、大量の胸水が長期間にわたって溜まっていた場合や、高齢の方、呼吸機能が低下している方などは、再膨張性肺水腫のリスクが高いと言われています。そのため、胸腔ドレナージを行う際には、患者さんの状態を慎重に評価し、リスクを最小限に抑える対策を講じることが重要です。
具体的には、胸水をゆっくりと排出すること、ドレナージチューブの状態を常に確認すること、患者さんの呼吸状態を注意深く観察することなどが重要です。また、患者さん自身も、胸腔ドレナージ後に息苦しさや胸の痛み、咳などの症状が現れた場合は、すぐに医療従事者に伝える必要があります。早期発見と適切な治療によって、重症化を防ぐことが可能です。
再膨張性肺水腫の治療は、酸素吸入や人工呼吸器による呼吸管理、利尿薬による肺水腫の改善などが行われます。重症例では、集中治療室での管理が必要となる場合もあります。医療従事者と患者さんが協力して、この合併症の予防、早期発見、適切な治療に取り組むことで、胸腔ドレナージを安全に実施し、患者さんの健康を守ることが大切です。
